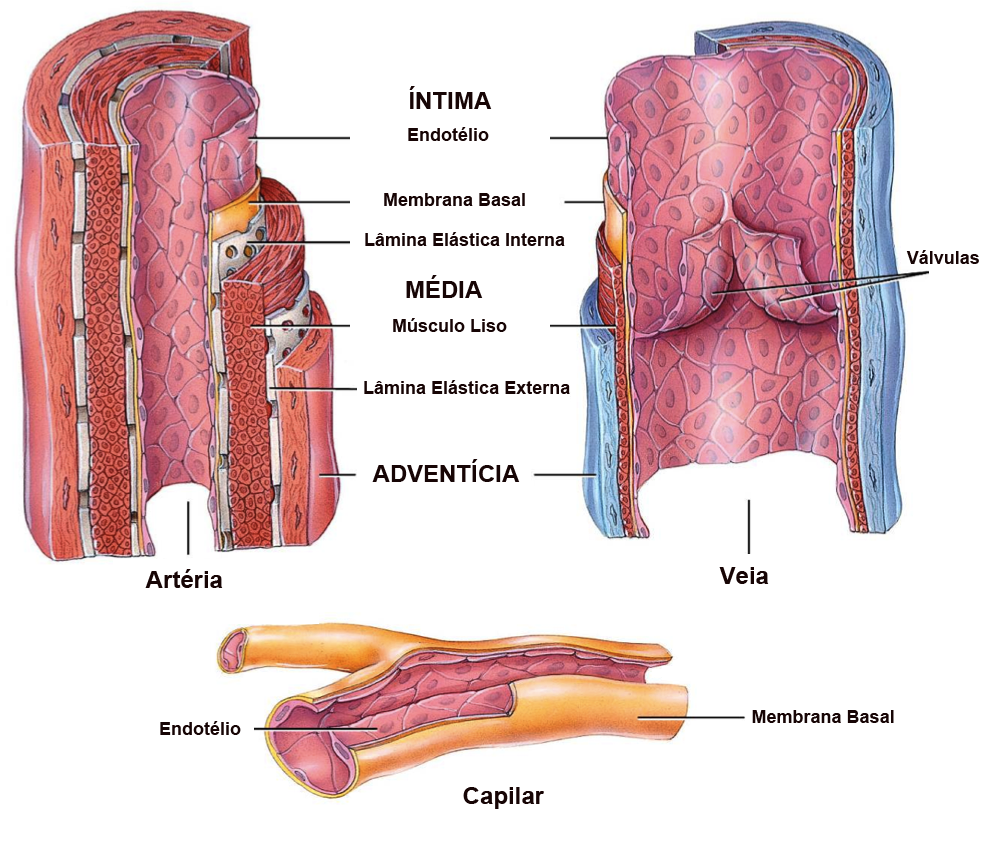
Veias são os vasos sanguíneos responsáveis por trazer o sangue dos órgãos em direção coração.
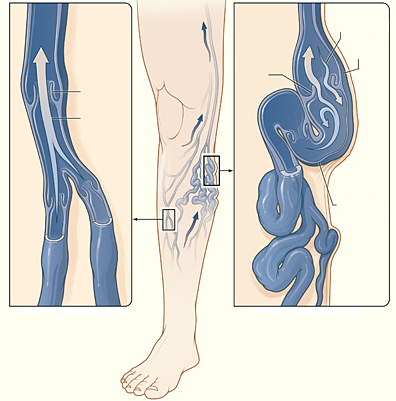
As veias nos membros inferiores possuem válvulas internas, estruturas que impedem que o sangue retorne em direção ao pé devido à ação da gravidade. Assim, o sangue se movimenta somente em direção ao coração.
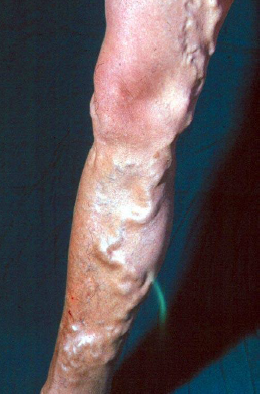
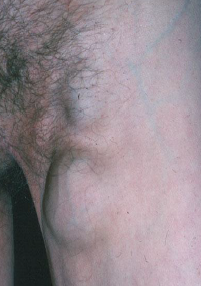
As varizes dos membros inferiores são veias superficiais permanentemente dilatadas, tortuosas e sem função adequada, geralmente maiores que 3 mm de diâmetro. Elas aparecem quando as válvulas internas destas veias não funcionam adequadamente. Desta forma, há dificuldade do sangue retornar ao coração, o que aumenta a pressão interna no vaso e ocasiona a dilatação progressiva de sua parede.
Já as microvarizes são veias dilatadas que possuem de 1 a 3 mm de diâmetro e telangiectasias, popularmente conhecidas como vasinhos, são vasos com até 1 mm.
PREVALÊNCIA
Varizes são raras antes dos 14 anos de idade e, por isso, sua presença em crianças sugere a presença de alguma deformidade congênita.
A partir da puberdade há aumento progressivo na prevalência sendo que, acima dos 70 anos de idade, cerca de 70% das pessoas apresentam dilatações venosas nos membros inferiores.
Podem ser de 2 a 3 vezes mais frequentes nas mulheres, em decorrência de fatores constitucionais e hormonais.
ETIOLOGIA
São classificadas em dois tipos: primárias e secundárias.
As primárias, que são mais frequentes, decorrem de hereditariedade e de fatores desencadeantes ao longo da vida. O indivíduo com propensão genética nasce com menor resistência da parede das veias. Essa predisposição se associa a fatores como gestações, obesidade, sedentarismo e profissões que implicam em tempo prolongado em posição ereta ou grandes esforços.
A gestação é um fator desencadeante importante. Nessa condição, além das alterações hormonais normais da gravidez, a partir do 2º trimestre há aumento da pressão nas veias das pernas devido à compressão do útero em veias abdominais. Estas veias tendem a voltar ao calibre inicial após o parto, no entanto, com gestações sucessivas, as veias podem permanecer dilatadas.
As varizes secundárias ocorrem por obstrução de veias profundas, traumatismos, compressão, dentre outras.
QUADRO CLÍNICO
Depende da extensão, distribuição, tempo de desenvolvimento e da presença de complicações, podendo inclusive não apresentarem quaisquer sintomas (varizes assintomáticas).
São sintomas comuns:
- Dor em peso, ou desconforto, quando em posição ereta, que costuma melhorar ao deambular e com elevação das pernas.
- Cãibras, principalmente em mulheres na fase pré-menstrual.
- Edema (inchaço) nas pernas, que se acentua com o passar do dia, tornando-se mais evidente no final da tarde.
As principais complicações são:
- Tromboflebite superficial.
- Sangramento pelas veias varicosas.
- Hiperpigmentação (manchas escuras da pele).
- Eczema (inflamação da pele).
- Úlcera (ferida), chamada de varicosa ou de estase.
A tromboflebite superficial consiste na inflamação da veia com formação de coágulo no seu interior. A veia torna-se endurecida, avermelhada, quente e dolorosa. Quando ocorre na veia safena há possibilidade de ocasionar trombose venosa profunda e embolia pulmonar.
A varicorragia é o sangramento por rompimento de uma veia varicosa, sendo ocasionada por pequenos traumas ou até de forma espontânea.
A hiperpigmentação da pele ocorre em casos crônicos. Localiza-se geralmente no terço inferior da perna próximo ao tornozelo, ou sobre trajetos venosos varicosos. Não causa dor, mas interfere na estética da perna e não desaparece após a operação das varizes.
O eczema varicoso caracteriza-se por lesão avermelhada e descamativa na pele das pernas, acompanhada de prurido (coceira). Em geral se acentua com o uso de pomadas a base de antibióticos ou sulfa, que intensificam a reação alérgica.
A úlcera varicosa é a complicação mais grave das varizes. Na maioria das vezes se localiza no terço inferior da perna, na parte interna, junto ao tornozelo. Pode surgir após leves traumatismos que, em indivíduos não varicosos, não teriam maiores consequências. Tornam-se particularmente dolorosas quando se infectam e são de difícil cicatrização.
DIAGNÓSTICO
Pelo exame clínico, na maioria dos casos, o cirurgião vascular pode identificar as veias varicosas e determinar sua origem, isto é, se são primárias ou secundárias.
Os exames complementares auxiliam casos em que existam dúvidas ou no planejamento terapêutico.
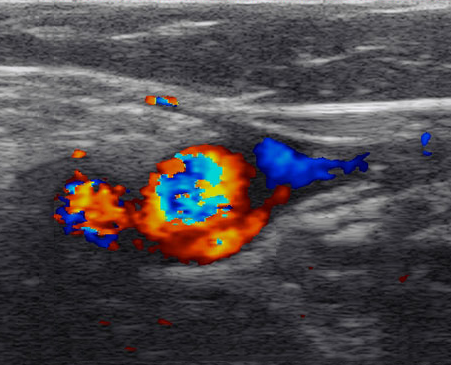
A ultrassonografia doppler é um exame que permite a detecção de obstrução, dilatação, insuficiência, compressão por estruturas vizinhas ou outros problemas.
Em casos específicos pode haver a necessidade de realização de angiotomografia computadorizada.
TRATAMENTO CLÍNICO
O tratamento clínico consiste de:
- Utilização de compressão elástica, com meia ou atadura, que visa comprimir as veias insuficientes, retirando o excesso de sangue do seu interior
- Exercício físico regrado.
- Evitar longos períodos em posição ereta.
- Perda de peso.
TRATAMENTO DE TELANGIECTASIAS E MICROVARIZES
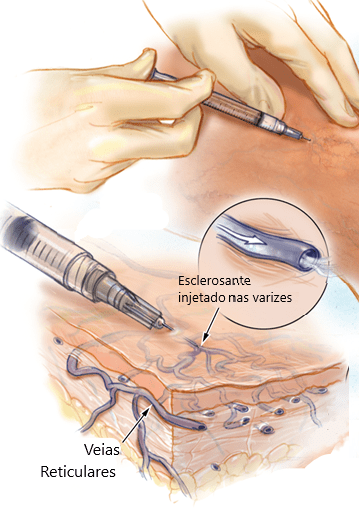
Escleroterapia Convencional
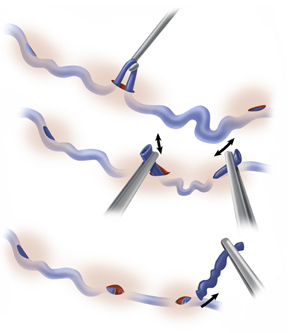
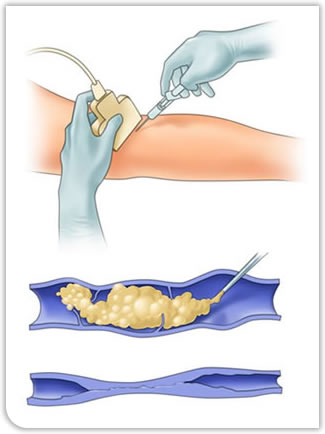
A escleroterapia é uma técnica muito utilizada para tratar as telangiectasias. Consiste na aplicação de glicose ou outras substâncias diretamente no interior dos vasos, o que causa uma inflamação de sua parede e posterior desaparecimento com o passar dos dias.
Escleroterapia com Laser
É uma técnica que utiliza um tipo de laser que atravessa a pele sem queimá-la e atinge apenas o vaso a ser tratado, sendo absorvido pela hemoglobina, o pigmento vermelho do sangue. O laser se torna ainda mais eficaz quando associado à escleroterapia com glicose, podendo tratar vasinhos e microvarizes.
TRATAMENTO DE MICROVARIZES E VARIZES
Escleroterapia com Espuma
Esse método consiste na aplicação de polidocanol em forma de espuma diretamente nas microvarizes ou varizes. Essa substância causa alteração na parede interna da veia e sua oclusão. Nas semanas seguintes ao procedimento, o próprio organismo irá reabsorver a veia tratada.
Cirurgia
O tratamento cirúrgico consiste na retirada das veias dilatadas com incisões muito pequenas, visando um ótimo resultado estético.
Quando estas veias varicosas são retiradas, o sangue é direcionado para o sistema venoso profundo, fluindo com maior facilidade para o coração, o que faz desaparecer a estase venosa no sistema venoso superficial.
A cirurgia das varizes só pode ser realizada quando o paciente apresenta boa circulação arterial, com sistema venoso profundo pérvio e nos pacientes que se encontram em boas condições clínicas.
Em um paciente em boas condições clínicas, é uma cirurgia de pequeno porte. As complicações são infrequentes quando é realizada por um profissional devidamente experiente e habilitado.
No período pós operatório não é necessário o repouso absoluto. As atividades físicas devem estar presentes, sendo aumentadas progressivamente segundo a orientação médica em cada caso. Deve-se evitar ficar em pé, parado, ou sentado com os pés para baixo, pois nestas situações, poderá haver edema e dor, com retardamento no período de recuperação cirúrgica.
Com o auxílio das meias elásticas, que comprimem as pernas e evitam o aparecimento de edema, o tempo de recuperação e retorno às atividades diárias é de poucos dias. A compressão elástica é utilizada por um período aproximado de um mês, dependendo de cada caso.
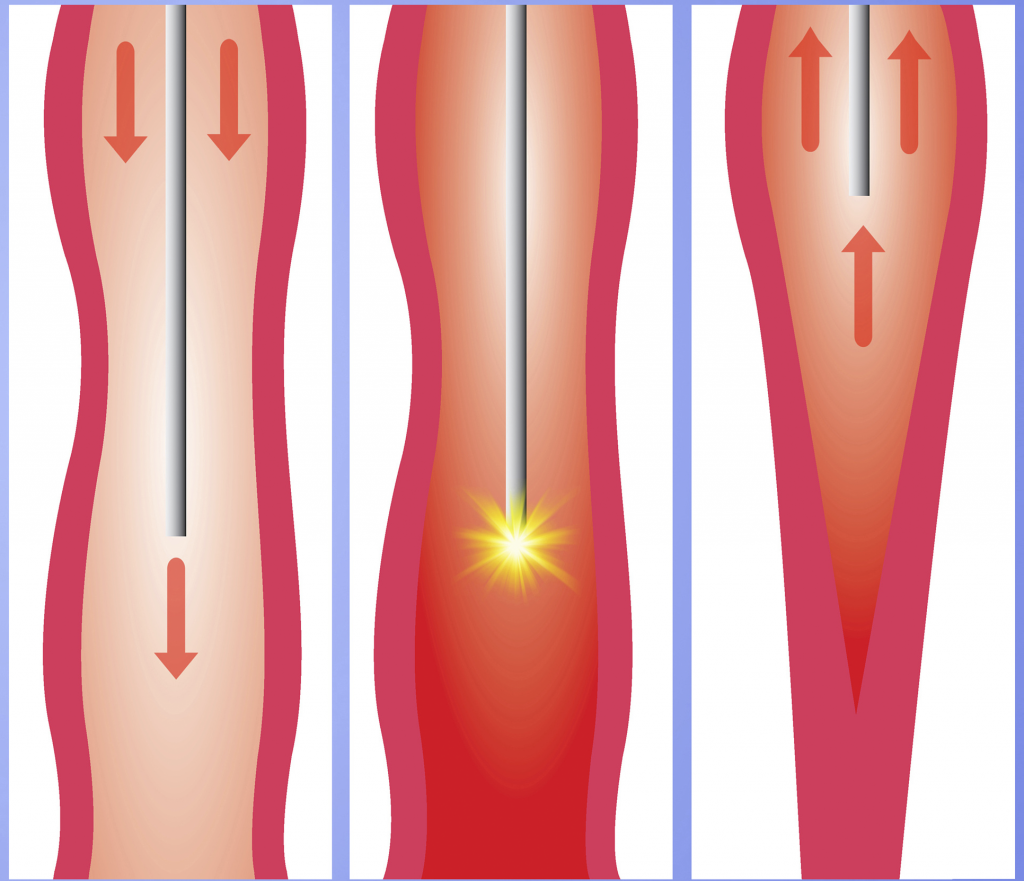
Retirada da Veia Safena
Existem vantagens e desvantagens em cada uma das técnicas abaixo, sendo que o cirurgião vascular poderá indicar qual a melhor para cada pacientes ao levar em consideração as características anatômicas da circulação venosa, sinais clínicos, sintomas, idade, risco cirúrgico, dentre outras.
- Cirurgia convencional com retirada da safena através de um pequeno corte na virilha e outro no tornozelo, com auxílio de um material chamado fleboextrator.
- Termoablação com fibras de laser ou radiofrequência, que causam uma oclusão térmica da veia. É realizada por uma punção de agulha. Este procedimento tem resultado equivalente à cirurgia convencional, porém com uma recuperação mais rápida e retorno às atividades diárias em menos dias.